| 語言 : |
|
| 百科社區 |百科問答 |提交問題 |詞彙知識 |上傳知識 |
肺炎鏈球菌肺炎 |
    |
|
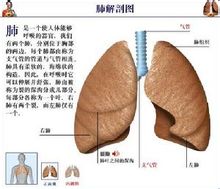
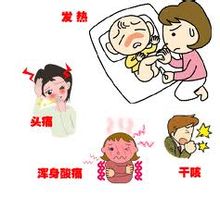
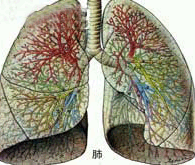
肺炎鏈球菌肺炎是由肺炎鏈球菌所引起的肺實質性炎症。通常起病急驟,以高熱,寒戰,咳嗽,血痰及胸痛為特徵。在X片胸片中呈肺段或肺葉急性炎性實變。近年來因為抗菌藥物的廣泛應用,使本病的起病方式,症狀以及X線改變均不典型。 疾病描述 鏈球菌(streptococcus)是化膿性球菌中的一大類常見細菌,為鏈狀或者成雙排列的革蘭陽性球菌。廣泛分佈於自然界和人類的上呼吸道、胃腸道、泌尿道及生殖道中。其種類繁多,且大多不致病。但致病者可引起各種化膿性炎症,常見的如猩紅熱、丹毒等,以及鏈球菌感染後的變態反應性疾病,如風濕熱、腎小球腎炎等。鏈球菌中的致病菌主要為A 族,亦稱化膿性鏈球菌(pyogenicstreptococcus),可引起人類肺炎病因 肺炎鏈球菌(gtreptococcuspneumonias),舊稱肺炎雙球菌或肺炎球菌(pneumococci),為革蘭氏陽性雙球菌,屬鏈球菌的一種。肺炎鏈球菌根據其莢膜特異性多醣抗原分型,目前丹麥分84型(丹麥血清研究所為被WHO認可的唯一抗血清來源),美國分86個血清型。我國曾在80年代進行全國范圍致病菌型調查,從血、腦脊液和中耳分泌物分離的菌株以5型最多,其次為6、1、19、23、14、2、3、型等,以第3型毒力最強,兒童則多為6、14、19及23型。肺炎鏈球菌可引起大葉肺炎,皆為原發性,大多數見於3歲以上小兒,年長兒較多。因此時機體防禦能力逐漸成熟,能使病變局限於一個肺葉或一個節段而不致擴散。嬰幼兒時期偶可發生。氣候驟變時機體抵抗力降低,發病較多,冬春季多見,可能與呼吸道病毒感染流行有一定關係。 症狀體徵 1.症狀起病前常有受涼,淋雨,疲勞,醉酒,病毒感染史,多數有上呼吸道前驅症狀,起病多急劇。突發高熱、寒戰,肌肉酸痛,納差、疲乏和煩躁不安。體溫可高達40∼41℃。呼吸急促達40∼60次/分,呼氣呻吟,鼻扇,面色潮紅或紫紺。可有患側胸部疼痛,放射至肩部或腹部,患兒多臥於病側。最初數日多咳嗽不重,無痰,後可有痰呈鐵鏽色。早期多有嘔吐,少數患兒有腹痛,有時易誤診為闌尾炎。幼兒可有腹瀉。輕症者神誌清醒,少數患兒出現頭痛、頸強直等腦膜刺激症狀。重症時可有驚厥、譫妄及昏迷等中毒性腦病的表現,常被誤認為中樞神經系統疾病。嚴重病例可伴發感染性休克,甚至有因腦水腫而發生腦疝者。較大兒童可見唇部皰疹。 2.胸部體徵早期只有輕度叩診濁音或呼吸音減弱。病程第2∼3日肺實變後有典型叩診濁音、語顫增強及管性呼吸音等。消散期可聽到濕羅音。少數病例始終不見胸部異常體徵。確診須靠X線檢查。 3.X線檢查早期可見肺紋理加深或限局於一個節段的淺薄陰影,以後有大片陰影均勻而緻密,佔全肺葉或一個節段(圖24-8),經治療後逐漸消散。可見肺大泡。少數病例出現胸腔積液。值得指出,在肺部體徵出現之前,即可能用X線透視查出實變。多數患兒在起病3∼4週後X線陰影消失。 4.自然病程大多在病程第5∼10日體溫驟退,可在24小時內下降4∼5℃,低到35℃左右時,可見大汗及虛弱,類似休克狀態。早期應用抗生素治療者可於1∼2日內退熱,肺部體徵約1週左右消失。 病理生理 病理以肺泡炎為主,很少涉及肺泡壁或支氣管壁的間質。一般多局限於一個肺葉或其大部分,偶可同時發生於幾個肺葉,右上葉或左下葉最為多見。未經治療的病肺最初顯著充血,第2∼3日肺泡內含纖維素滲出物、大量紅細胞和少量中性粒細胞,以及大量肺炎鏈球菌,此時稱紅色肝變期。第4∼5日肺泡內充滿網狀纖維素,網眼中有大量中性粒細胞及大單核細胞,紅細胞漸消失,肺葉由紅色轉變為灰色,又稱灰色肝變期。以後,白細胞大量破壞,產生蛋白溶解酶,使滲出物中的纖維素被溶解,是為消散期。 診斷檢查 診斷 如早期缺乏咳嗽和胸部體徵,易與其它急性熱病相混。如同時有嘔吐、頭痛、譫妄或驚厥等腦徵,則應與中樞神經系統傳染病及中毒型菌痢區別,急需X線透視以肯定診斷。有時腹痛和嘔吐很明顯,特別在右下葉發生肺炎時,可刺激膈肌以致在右下腹也出現腹痛,很像急性闌尾炎。鑑別時應注意肺炎患兒的腹部壓痛不限於右下腹,腹肌痙攣可在輕緩的壓力下消失,並無深層壓痛。此外,患大葉肺炎時,體溫和白細胞總數一般均較急性闌尾炎更高。支氣管結核合併肺段病變或乾酪性肺炎的體徵與X線所見,可與大葉肺炎相似,但發病較緩,肺部陰影消失緩慢,結核菌素試驗陽性,有助於結核診斷。此外應與其它病原引起的肺炎如肺炎桿菌肺炎、支原體肺炎相鑑別。 實驗檢查 白細胞及中性粒細胞明顯增高,白細胞總數可達20×109/L以上,偶達50×109∼70×109/L,但也有少數病兒的白細胞總數低下,常示病情嚴重。作氣道分泌物、血液、胸水培養可獲肺炎鏈球菌。此外,可採用從血、尿標本用CIE、LA等方法檢測肺炎鏈球菌莢膜抗原,用放射免疫、殺菌力試驗和ELISA等方法測定肺炎鏈球菌抗體作輔助診斷。尿檢查可見微量蛋白。 C反應蛋白往往陽性。 治療措施 一般療法 可參閱支氣管肺炎治療節。由於絕大多數肺炎鏈球菌菌株仍對青黴素很敏感,一般應用青黴素G可迅速治愈。常用劑量為5∼10萬u/(kg·d),或每日給60∼100萬u或更多,分4次肌注或靜脈給藥。青黴素過敏的患兒可靜脈注射紅黴素100mg/(kg·d),好轉後可改為口服。治療應持續1∼2週,或完全退熱後3∼5天。如青黴素用藥後2∼3日病情未見好轉,應考慮偶見的抗青黴素菌株而改用其它抗菌藥物。可根據咽拭子培養出的肺炎鏈球菌敏感試驗結果而改用其它藥物。由於小兒肺炎常常不能在24小時內作出特異性病原診斷,因而可使用廣譜抗生素來治療不明致病菌的肺炎,近年來多應用一代和二代頭孢菌素如頭孢唑啉(Cefazo1in)、頭孢噻吩(Cefalot-hin)、頭孢呋肟(Cefaroxime)等。對錶現感染性休克或腦水腫、腦疝的病例,應按感染性休克或顱內高壓徵專章所述進行搶救。對晚期就診者必須注意較常見的並發症,如膿胸、肺膿腫、心包炎、心肌炎及中毒性肝炎,而給予適當的治療。膿胸需穿刺抽膿。肺炎鏈球菌並不產生真正的外毒素,莢膜多醣抗原也不會引起組織壞死。因而大葉肺炎癒後通常不會遺留肺損傷。但是多葉肺炎遺留在肺中的瘢痕偶可引起慢性限制性肺疾患。 西醫治療 (一)抗菌藥物治療 一經診斷即應給予抗菌藥物治療,不必等待細菌培養結果。首選青黴素G,用藥途徑及劑量視病情輕重及有無並發症而定:對於成年輕症患者,可用240萬U/d,分3次肌內註射,或用普魯卡因青黴素每12小時肌內註射6O萬U。病情稍重者,宜用青黴素G 240萬-480萬U/d,分次靜脈滴注,每6-8小時1次;重症及並發腦膜炎者,可增至1000萬-3000萬U/d,分4次靜脈滴注。對青黴素過敏者,或耐青黴素或多重耐藥菌株感染者,可用呼吸氟喹諾酮類、頭孢噻肟或頭抱曲松等藥物,多重耐藥菌株感染者可用萬古黴素、替考拉寧等。 (二)支持療法 患者應臥床休息,注意補充足夠蛋白質、熱量及維生素。密切監測病情變化,注意防止休克。劇烈胸痛者,可酌用少量鎮痛藥,如可待因15mg。不用阿司匹林或其他解熱藥,以免過度出汗、脫水及乾擾真實熱型,導致臨床判斷錯誤。鼓勵飲水每日1-2L,輕症患者不需常規靜脈輸液,確有失水者可輸液,保持尿比重在1.020。以下,血清鈉保持在145mmol/L以下。中等或重症患者(PaO2<60mmHg 或有發紺)應給氧。若有明顯麻痺性腸梗阻或胃擴張,應暫時禁食、禁飲和胃腸減壓,直至腸蠕動恢復。煩躁不安、譫妄、失眠者酌用地西洋5mg 或水合氯醛1-1.5g,禁用抑制呼吸的鎮靜藥。 (三)並發症的處理 經抗菌藥物治療後,高熱常在24小時內消退,或數日內逐漸下降。若體溫降而復升或3天后仍不降者,應考慮肺炎鏈球菌的肺外感染,如膿胸、心包炎或關節炎等。持續發熱的其他原因尚有耐青黴素的肺炎鏈球菌(PRSP)或混合細菌感染、藥物熱或併存其他疾病。腫瘤或異物阻塞支氣管時,經治療後肺炎雖可消散,但阻塞因素未除,肺炎可再次出現。約1O%-20%肺炎鏈球菌肺炎伴發胸腔積液者,應酌情取胸液檢查及培養以確定其性質。若治療不當,約5%並發膿胸,應積極排膿引流。 並發症 未經適當治療的病人可發生肺肉質變、機化性肺炎、急性漿液性纖維蛋白性胸膜炎,膿胸、關節炎、腦膜炎、心肌炎、化膿性心包炎等。敗血症病人可並發感染性休克、DIC。抗生素治療後並發症已少見。 預防 |
| 用戶 評論 |
|
還沒有評論 |